jueves, 21 de junio de 2012
Cuello:
Los exámenes de cabeza y cuello deben complementarse
siempre dada la frecuencia con la que algunas lesiones de cabeza, la cara, o
cavidad bucal afecta a los ganglios linfáticos cervicales.
Se requiere particular destreza para examinar cuello,
pues músculos, capas aponeuróticas, estructuras cartilaginosas u óseas
enmascaran signos físicos, y ellos mismo resultan fáciles de confundir con
procesos patológicos.
Inspección:
§
Forma
§
Tamaño
§
Piel
§
Adenopatías
§
Masas
§
Simetría
§
Hinchazón
§
Pulsaciones
§
Fistulas
§
Limitación
de movimiento
Es importante identificar las siguientes estructuras:
musculo esternocleidomastoideo, la tráquea, cartílago tiroides, hueso hioides y
sus astas mayores, la clavícula y las pulsaciones del bulbo carotideo y de la
tercera porción de la arteria subclavia.
Palpación:
Esta debe efectuarse con la superficie palmar de los
dedos.
Masas:
§
Localización, tamaño,
consistencia.
§
Las masas en cuello pueden
empujar la tráquea hacia un lado.
§
Identificar los cartílagos tiroides y
cricoides.
Tráquea:
§
Palpe cualquier desviación y
sensibilidad.
§
Palpe el espacio entre la tráquea
y el musculo esternocleidomastoideo de ambos lados.
Ganglios
linfáticos cervicales:
§
tamaño,
§
forma,
§
delimitación,
§
consistencia,
§
movilidad y
§
sensibilidad.
Se palpa con los pulpejos de los dedos segundo y tercero con un
movimiento rotatorio suave. Los ganglios sensibles señalan inflamación y los
duros o fijos indican malignidad. La linfadenopatia difusa origina sospecha de
infección por VIH.
Glándula
tiroides:
El tiroides normal suele ser
palpable en personas delgadas, a cada lado de la tráquea, como masa firme y
lisa que se con los movimientos de la deglución, en personas obesas o de cuello
corto quizá no se perciba. Cuando se observa aumento del volumen del tiroides
hay que determinar:
§
Forma
§
Extensión
§
Consistencia
§
Vascularización
Lesiones del
tiroides:
Bocio: crecimiento de la glándula tiroides. Esta puede ser
a expensas de un lóbulo, del istmo, de ambos lóbulos o de la glándula en total.
A esta situación también se le conoce como tiromegalia.
Cáncer de
tiroides: este puede iniciar como un
nódulo solitario. Es una glándula dura, pétrea con metástasis a los ganglios
cervicales. Adherido a los tejidos subyacentes. Esta patología puede provocar
ronquera, compresión del esófago (disfagia) o compresión de la tráquea
(disnea).
Hipertiroidismo: los signos del hipertiroidismo pueden ser tan
manifiestos que resulten evidentes, o hallarse tan enmascarados que escapen a
la atención de quienes no sean clínicos muy experimentados.
El signo del hipertiroidismo
que puede descubrirse en la propia glándula es el aumento de la
vascularización. Son clásicos el thrill palpable y el soplo audible, pero solo
existen en casos muy avanzados.
Los signos de
hipertiroidismo no se limitan al examen local. También si la glándula es
nodular, parece normal o esta hipertrofiada de manera difusa, hay que vigilar
los signos oculares, el temblor, el calor, las manos húmedas, la piel fina con
su dermografismo y el pulso saltón por presión diferencial alta.
La exoftalmia es signo
eventual. Generalmente bilateral, puede ser monolateral. Los diversos signos
especiales asociados con exoftalmos dependen de la posición anormal del globo
ocular.
Triada de la enfermedad de
Graves:
§
Bocio
§
Hipertiroidismo
§
Exoftalmos
Hipotiroidismo:
Tiroiditis: por examen físico pueden reconocerse cuatro tipos
diferentes:
Tiroiditis
supurativa aguda (bacteriana): la
glándula tiroides es afectada raramente por una infección bacteriana
específica. Esta puede ser secundaria, e inflamación de boca, amígdalas, o
nódulos linfáticos cervicales. Las manifestaciones son fiebre,
hipersensibilidad sobre la glándula, y raramente supuración. Puede afectar la
tiroides tuberculosis o infección por hongos.
La terapéutica
antibacteriana específica suele curar, pero puede ser necesaria la evacuación
quirúrgica.
Tiroiditis
subaguda no especifica: este trastorno se observa
mucho mas frecuentemente en mujeres que en varones. El principio es súbito, con
dolor de garganta, cuello y glándula tiroides. La glándula esta aumentada de
volumen, dura y muy dolorosa a la
palpación, sobre todo en las primeras etapas. El proceso suele ser difuso, pero
puede afectar más intensamente a un lado que a otro. La hipersensibilidad y el
comienzo brusco muchas veces después de una inflamación de vías respiratorias
altas, son datos diagnósticos importantes.
Bocio de
Riedel: el comienzo es insidioso;
los primeros síntomas son de compresión traqueal progresiva. La glándula esta
substituida por tejido fibroso denso y duro, que suele causar hipertrofia
irregular. La consistencia de la glándula es tal que el proceso no suele
poderse distinguir de un cáncer. Puede requerirse una operación para aliviar la
compresión de la tráquea o excluir el cáncer.
Bocio de
Hashimoto: el primer síntoma suele ser
la presencia de una masa en el cuello. La glándula esta aumentada de tamaño en
forma difusa, pero no uniforme y tiene consistencia dura de caucho. Son
frecuentes los síntomas de hipertiroidismo ligero. El trastorno puede ocurrir a
cualquier edad, pero es más común en mujeres de mediana edad. A veces puede ser
difícil distinguir el bocio de Hashimoto del cáncer. El padecimiento responde a
menudo a la administración de hormona tiroidea, pero puede requerir operación
para aliviar los síntomas de presión o excluir el cáncer. Debe evitarse la
cirugía radical.
Cavidad
bucal:
El examen de la cavidad bucal es muy
importante ya que esta alberga una gran cantidad de neoplasias asintomáticas.
Hay que observar sistemáticamente labios, dientes, bordes alveolares, mucosa
bucal, paladar blando y duro, suelo de la boca, lengua, amígdalas y orofaringe.
Hay que palpar la base de la lengua, la zona amígdalar, y cualquier lesión
visible del interior de la cavidad bucal.
Para realizar un simple examen de la boca
necesitamos:
o
Una lámpara de mano.
o
Depresor lingual.
o
El dedo que palpa.
o
Espejo laríngeo.
Inspección:
Se observan primero los labios, encías y dientes.
- Labios: Se examina su aspecto y simetría. Entre las alteraciones que se pueden encontrar destaca el aumento de volumen por edema, cambios de coloración (ej.: palidez en anemia, cianosis en ambientes fríos, poliglobulia o hipoxemia), lesiones costrosas (ej.: en herpes simple), si están inflamados, secos y agrietados (queilitis), si existen (queilitis angular o estomatitis angular), fisuras (ej.: labio leporino).
- Mucosa bucal: Se examina la mucosa bucal (humedad, color, lesiones). En la xerostomía se produce poca saliva y la boca está seca; en una candidiasis bucal o muguet (infección por Cándida albicans) se presentan múltiples lesiones blanquecinas; las aftas bucales son lesiones ulceradas.
- Dientes: Conveniente fijarse si están todas las piezas dentales, si existen caries o prótesis de la arcada superior o la inferior.
- Lengua: Normalmente presenta algo de saburra, pero en cuadros febriles y por falta de aseo, aumenta. Un aspecto como mapa geográfico (lengua geográfica) o con surcos profundos (lengua fisurada o cerebriforme), no significa enfermedad.
- Paladar: En el paladar duro pueden haber hendiduras como parte de un labio fisurado. La presencia de una prominencia ósea en la línea media (torus palatinus).
- Úvula.
- Amígdalas: su hipertrofia es común y puede simular una neoplasia.
- Faringe.
Palpación:
Forma parte esencial de un examen físico
completo. Debe efectuarse sistemáticamente en pacientes de más de 50 años de
edad, principalmente varones, debido a la frecuencia de cáncer bucal. El dedo
que palpa debe protegerse mediante un dedal de goma o un guante.
Para
esto utilizamos una técnica con las dos manos, utilizando el dedo índice y el
pulgar de la mano contraria, deslizando ambos dedos cuidadosamente por toda la
cavidad bucal.
Lesiones de la cavidad bucal:
Lesiones malignas: Lesiones benignas:
ü Cáncer de lengua. De lengua.
ü Cáncer de labio. De labios.
ü Leucoplasia. De dientes.
De mucosa.
Cáncer:
La
lesión más importante de la cavidad bucal,
que nunca debe pasar inadvertida en un examen sistemático, es el cáncer.
Puede producirse en cualquier zona de la boca, aunque generalmente no aparece
en el dorso de la lengua por delante de las papilas circunvaladas. Sus lugares
más frecuentes son los lados y la superficie inferior de la lengua, su base, el
suelo de la boca, los bordes alveolares y la mucosa bucal.
Cáncer de lengua: es el tumor maligno más frecuente de la
cavidad bucal. Aparece en la base de la lengua a lo lado de los bordes o en la
superficie inferior y suele extenderse al suelo de la boca. Sus características
macroscópicas son las de una ulcera necrótica indurada. Las metástasis son
frecuentes y precoces. Los primeros afectados suelen ser los ganglios
submaxilares y submentonianos. Los cervicales profundos se infartan en el
cáncer del tercio posterior o de la base de la lengua.
Cáncer de labio: esta lesión es más frecuente en varones
después de los 50 años de edad. Mayormente se presenta en el labio inferior,
presenta una ulceración superficial de la mucosa con excrecencia verrugosa.
Tiene aspecto de una ulcera indurada indolora. Esta tiene metástasis tardía.
Leucoplasia: es una placa blanquecina sobre la mucosa bucal,
esta placa es elevada con zonas irregulares, es una área precancerosa.
Las lesiones benignas de la lengua se pueden presentar por los
siguientes factores:
§
Avitaminosis.
§
Tratamiento con antibióticos prolongado.
§
Sífilis.
§
Traumatismo.
§
Alteraciones de dientes.
§
Tuberculosis.
§
Entre otros.
Entre estas lesiones
encontramos:
Épulis: es un tumor nodular, pardo rojizo de consistencia
firme. No es doloroso, hay proceso inflamatorio. Se presenta frecuentemente en
la parte extrema de la lengua, en el borde alveolar.
Ránula: es un proceso quístico, tenso, azulado, translucido,
indoloro, suele presentarse en el suelo bucal. Es un tumor glandular.
Lesiones de orofaringe:
Amigdalitis aguda: el principio es brusco con fiebre y dolor de
garganta. Las amígdalas están hinchadas
y enrojecidas. La superficie suele estar cubierta por manchas blancas, formadas
por el exudado que sale de las criptas amigdalinas.
Amigdalitis crónica: a veces hay hipertrofia de las amígdalas
palatinas acompañada de la amígdala faríngea (adenoides) que produce
obstrucción parcial nasal y disminución de la audición.
Abscesos periamigdalinos: el paciente tiene dificultad para
abrir la boca. La zona amígdalar esta
intensamente edematosa e hinchada. La amígdala afectada parece desplazada hacia
el lado opuesto.
Absceso retrofaringeo: generalmente en niños. La lesión aparece
como protrusión de la pared faríngea posterior. Debe palparse cualquier proceso
inflamatorio sospechoso de esta zona, manteniendo el paciente en posición de Trendelenburg.
Glándula parótida:
normalmente no se ve ni puede delimitarse por palpación. Se ve
inmediatamente cuando esta inflamada o edematosa. Situada por delante y por
debajo del conducto auditivo externo.
Parotiditis: por inspección, la glándula hipertrofiada
constituya una masa difusa por delante del oído, que se extiende hacia abajo y
atrás hasta el ángulo del maxilar. El orificio del conducto de stenon aparece edematoso y enrojecido
cuando se separa la mucosa bucal mediante un depresor.
La glándula inflamada
puede delimitarse fácilmente por palpación. La inflamación del conducto de
stenon o la salida de exudado purulento a su nivel, constituyen signos
diagnósticos excelentes de inflamación de la glándula.
Tumores de parótida:
Tumores pleomorficos: la glándula suele estar crecida
difusamente, dura, no sensible, de crecimiento lento y ligeramente móvil.
Carcinoma: el cáncer a veces no puede distinguirse de un tumor
mixto, pero la fijeza y la dureza pétrea indican carcinoma. La parálisis del nervio facial es una
característica diagnostica de gran importancia.
Lesiones de la piel de
la cabeza:
Muchas lesiones de la piel se presentan en la cara, cuero
cabelludo o en el cuello, por consiguiente debemos tener un conocimiento básico
sobre alguna de sus características físicas, las cuales pueden ser de gran
importancia diagnostica. A continuación se presenta una lista de algunas de las
tantas lesiones de la piel:
§
Nevo intradérmico: el
aspecto de esta lesión varia considerablemente, desde una macula aplanada,
pálida o rosada, hasta una carnosidad, papila verrugosa, pardo oscura. Comúnmente
tiene pelo, lo cual es un punto importante para el diagnostico, ya que su
presencia casi siempre indica nevo intradérmico y benignidad. 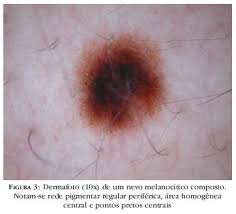
§
Nevo de unión: su nombre
deriva del aspecto histológico de las células en la unión de la epidermis con
la dermis. El nevo de unión se presenta como una macula plana o ligeramente
elevada, lisa, sin pelos, de color pardo claro a oscuro. Su tamaño puede variar
de varios ml a cm de diámetro. Estos se pueden observar en cualquier parte del
cuerpo. 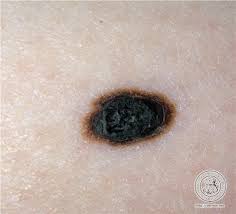
§
Nevo compuesto: este es
una combinación de los componentes de los dos anteriores. Si contiene pelo,
probablemente es intradérmico y benigno. Si ocurre en palma de las manos, palma
de los pies o en el escroto, entonces casi seguro es del tipo de unión y
potencialmente maligno. 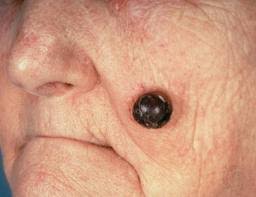
§
Nevo azul o mancha mongólica:
es una lesión intradérmica, más probable que sea de origen neurogeno que
epidérmico. Se presenta como una mancha lisa, sin pelo, plana o ligeramente
levantada, de color pardo oscuro a pizarra o azul gris. Aparece comúnmente en
la cara, dorso de las manos, de los pies o en las nalgas. Una de las
características que más lo distingue es su color gris pizarra a azul.
§
Melanoma juvenil: esta
lesión no tienen pelo, puede ser levantado e incluso verrugoso. Es
extremadamente raro que estas lesiones den metástasis en la infancia, y en
general deben considerarse como benignas.
§
Melanoma maligno:
frecuentemente el primer signo de esta lesión es la aparición de metástasis.
Sin embargo cualquier cambio en el tamaño, ulceración, irritación, hemorragia o
profundización de la pigmentación debe ser considerado como un signo potencial
de malignidad en un nevo y justifica una biopsia extirpadora amplia.
Pueden reconocerse tres tipos clínicos y patológicos de melanoma:
ü
De diseminación superficial.
ü
Melanoma nodular.
ü
Melanoma lentigo.
Queratosis seborreica: se trata de
una lesión precancerosa que se presenta en personas de edad avanzada en forma
de nódulo verrugoso superficial de color pardusco recubierto de escamas
grasosas y húmedas.
lunes, 18 de junio de 2012
Facies:
El
aspecto de la cara se encuentra determinado por las modificaciones que en ella
imprime las enfermedades. Puede reflejarse reacciones del mundo
exterior como miedo o estados de ánimo: alegría, tristeza, dolor. Varía mucho
de una persona a otra dependiendo de la raza, edad y estado de ánimo. Existen
un sin número de facies todas asociadas al tipo de enfermedad que padezca el
enfermo, entre las cuales podemos mencionar:
ü
Hemorragia cerebral: Asimetría de la cara, la mejilla está completamente flácida, boca entreabierta.
ü
Facies seudobulbar: Facies llorosa, inexpresiva, con la boca
entreabierta de la que se derrama un flujo de saliva.
ü
Facies tumoral: Perdida de los movimientos delicados de la
expresión (la cara con aspecto apático, embrutecido, la mímica desaparece).
ü
Facies
parkinsoniana: Los
pacientes evidencian rostro en mascara, con mirada fija sin parpadeo. Piel
grasosa, con excreción seborreica, cuero cabelludo, cejas y nariz.
ü
Entre
otras.
Cabeza:
Para
la exploración clínica de la cabeza se
utilizan las 4 técnicas
básicas de la exploración: inspección,
palpación, percusión y auscultación.
Para
poder realizar estas técnicas debemos contar con los materiales o instrumentos
necesarios para cada una de ellas:
- Estetoscopio,
- Otoscopio (nariz y oído externo),
- Lámpara (senos paranasales, cavidad oral y faringe),
- Diapasón (para explorar sensibilidad vibratoria)
- baja lenguas.
Inspección:
Al momento de
la inspección de la cabeza lo primero que debemos tomar en cuenta es la piel. Esta
debe tener un estado de nutrición y color adecuado, en esta podemos encontrar
palidez, plétora, cianosis, etc. Eso va
a depender de la enfermedad a la que esté asociado este signo. Otro factor
importante es que el examinador debe explorar
de manera minuciosa al paciente para no dejar pasar por inadvertida alguna
anomalía o lesiones frecuentes en la piel, principalmente manchas, cicatrices u
otras lesiones propias de la piel.
Factores
importantes en la inspección de la cabeza:
v
Tamaño
§
Microcefalia
§
Macrocefalia
§
Hidrocefalia
v
Simetría
§
Simétrico
§
Asimétrico
v
Anomalías
§
Escafocefalia
§
Oxicefalia
§
Plagiocefalia
§
Trigonocefalia
§
Entre
otras
Posición
del paciente:
La cabeza y
el cuello pueden examinarse con el paciente sentado o acostado, preferiblemente
sentado. Es esencial y necesaria una
buena luz, preferible la luz clara del día, para así evitar errores, por
ejemplo la ictericia que se puede enmascarar con la luz artificial. El
examinador pasa de delante atrás del paciente para facilitar la inspección,
esta nunca debe hacerse de espaldas al
paciente.
Cuero
cabelludo y pelo:
Deben
registrarse la cantidad, distribución y textura del pelo en la cabeza y en la
cara. Para inspeccionar debe separarse el pelo durante la palpación. Debe
palparse sistemáticamente el cráneo y el cuero cabelludo con el pulpejo de los
dedos de ambas manos aplicados sobre toda la bóveda craneal.
Lesiones del cuero cabelludo:
- Cicatrices
- Lesiones
- abrasiones
- Escaras
- Masas ( 2cm o mas)
- Nódulos (menor de 2 cm)
- Quistes sebáceos, mencionando su localización y tamaño.
Cabello:
Color: negro,
castaño, rojo, rubio.
§ Consistencia: fino, grueso o normal.
§ Implantación.
Para examinar los ojos
deben observarse los siguientes datos:
Ø
Estado
del las cejas:
las cuales se disponen en forma de arco de concavidad inferior.
Estas pueden ser abundantes o escasas.
Ø
Forma
de los ojos
(deben ser redondos).
Ø
Dimensiones
e irregularidades de las pupilas:
Se examina la forma de las pupilas, su tamaño y su reactividad a la
acomodación y la luz. Se aprecia la pigmentación del iris. Esta puede ser midriática, miotica,
anisocorica.
Ø
Posición
del globo ocular:
Ubicado dentro de la cavidad orbitaria. Puede ser Exoftalmos
(hipertiroidismo), Exoftalmos.
Ø
Estado de la esclerótica y conjuntiva: La
conjuntiva es una capa de tejido que cubre la esclera conjuntiva bulbar
hasta el limbo corneal, y la pared posterior de los párpados conjuntiva
palpebral.
Normalmente se ve de color blanco. Cuando existe
ictericia, aparece un color amarillento. Para detectar este signo, la bilirrubina
requiere ser de 2 a 3 mg/ml.
Ø
Deben examinarse los movimientos de extraoculares
moviendo ligeramente un dedo hacia adelante y atrás, mientras el paciente lo
sigue con sus ojos manteniendo la cabeza inmóvil.
Ø
Se
buscan en particular los movimientos bruscos (nistagmos), la caída de los
parpados, incapacidad de convergencia.
Ø
Vigílense
con cuidado las pupilas irregulares o fijas de la sífilis avanzada, las pupilas
puntiformes de la intoxicación por morfina, o la ligera asimetría del globo
ocular que se observa en caso de tumores maxilares o retroorbitarios. En
ocasiones los signos oculares brindan la primera sospecha para el diagnostico
de hipertiroidismo.
Ø
La
ictericia suele
descubrirse antes de que se manifieste en la piel, si el examen es realizado de
la manera correcta y en luz del día.
Ø Luego
de todo lo anterior entonces se procede al examen oftalmoscopico. (agudeza
visual, examen de fondo de ojo, etc.).
Oídos:
El oído
externo se explora como parte general de la piel de la cabeza y el cuello.
Lo primero en explorarse
es el pabellón auricular: tenemos que descubrir si tiene algún tipo de
deformación. Para su nivel de inserción se toma en cuenta el ángulo externo y el conducto auditivo externo.
La audición
se prueba fácilmente frotando las puntas del pulgar y del índice juntas muy
cerca de la oreja.
Luego se
examinan con el otoscopio los conductos auditivos externos y los tímpanos. Se
explora halando la oreja hacia atrás, arriba y afuera. Se describe el color de
la mucosa, la presencia o no de hiperemia, rugosidades, hemorragias o lesiones,
secreciones (otorragia, otorrea).
Nariz:
Se observa su
contorno y simetría. Con los dedos se inclina la cabeza del paciente
ligeramente hacia atrás y se procede a la inspección de las ventanas nasales
utilizando una luz. Se observa si hay perforación o desviación del tabique. La
permeabilidad se examina haciendo que el paciente respire por la nariz mientras
se comprime de manera alternativa cada una de las ventanas. Para una inspección
más detallada de la nariz se hace una rinoscopia mediante un espéculo
nasal.
Suscribirse a:
Entradas (Atom)








